前回は心筋梗塞発症後の心電図変化について書いてきました。心電図から心筋梗塞の可能性を分からずとも、’’かもしれない’’と考えられるように簡略化して書きました。
その続きとして、今回は心筋梗塞時における看護や観察の視点について書いていきます。
心筋梗塞とは
おさらいとして、心筋梗塞とは心臓の表層を走行し心臓を栄養(主に酸素供給)している3本の動脈(左右冠動脈)が血栓による塞栓や、細胞障害によりアテロームができ閉塞してしまうために起こる疾患です。酸素が送られないために詰まった血管の先の心筋が壊死し、心臓機能が著しく低下します。また、心臓が驚いて致死的不整脈を起こして最悪の場合死に至る疾患です。
心筋梗塞の治療前後の対応・観察のポイント
心筋梗塞は急激に発症し、自覚症状を伴う方が多いです。中にはじわじわと狭窄し閉塞する病態もあり、その際には自覚症状を伴わないこともあります。
- 観察のポイントとして、まずは自覚症状を見ていきましょう。
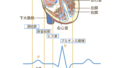
自覚症状としては、安静時でもある激しい胸痛が20分以上続いたり、冷や汗や嘔気、患者によっては奥歯の痛みや背部痛・肩の痛みが出ることもあります。症状が多岐に渡りますが、理由としては心臓から発した痛み刺激が脳に伝わるまでに合流する伝達神経を通すため、様々な箇所に痛みとして発生するとされています。(放散痛・関連痛とも)
- 対応として観察のポイントを速やかに照らしあわせ、バイタルサインとECGによる情報を得ていきます。
初発・再発共に即座に医師へ報告し、検査を通して診断し治療に繋げていくことが必要となります。ここで、医師へ報告する際にクリティカルに報告すると誤報告の頻度が減っていきます。(誤報告としても、何もしないよりよいのは明らかです。ステップアップとしての位置付けです。)
クリティカルな報告とは
クリティカルな報告とは、即ち的確に訴えを仕分けバイタルサインや検査データと併せて報告を行っていくことです。
例えば、再発の場合は以前に発症した際に感じた自覚症状と今回が同様かどうか。普段のバイタルサインとの変動はどうかをみていきます。ただし、この際の血圧は、原因はなんであれ痛みによるストレッサーがあるため変動があるのは当たり前となるので、あくまでも一つの指標です。血中酸素飽和度、ECGでの変化、内服の影響下での変化等勘案していきます。
超短時間で情報を収集、アセスメントを行い報告を行っていくことで的確な対応が速やかに行われていくのです。(何度も書きますが、何もしないよりは誤報告としても報告することは大切です。)
心筋梗塞発症時の対応について
心筋梗塞発症時は、救急搬送された超早期では医師の指示の下MONAでの初期対応を行い、検査を通して確定診断のためのe-CAGが行われていきます。
すでに入院している場合も医師の指示の下MONAにて対応を行いますが、DAPT投与前にアスピリン内服の有無やバイタルサインに応じて対応を行っていきます。
速やかにe-CAGへと繋げ、閉塞・塞栓した病変部を解除することが必要となります。
MONAとは
前述したMONAとは、
M(モルヒネ)による疼痛コントロール;心筋梗塞に伴う胸痛は解熱鎮痛剤等ではコントロールできず、モルヒネによるコントロールが推奨されています。疼痛が高度になる場合には使用の進言をしてみましょう。その際には、呼吸抑制が強く現れることがあるため、酸素化のモニタリングを行なっていきましょう。既往症によっては使用が禁忌となる場合もあるため、注意が必要です。
O(酸素投与)を行うことにより心筋虚血障害の軽減;冠動脈閉塞により、心筋壊死や心筋がショックにより冬眠状態となっている箇所があります。そこに対して高濃度の酸素を供給できるように投与を行っていきます。
N(ニトログリセリン)の投与で血管拡張し、心臓の前・後負荷の軽減;心筋虚血や血管攣縮による心臓の負担を血管を拡張させることで軽減します。また、胸痛の軽減を図ることができます。
A(アスピリン)の投与で血小板の凝集を抑制し、血栓融解や狭窄の緩和;アスピリン製剤を噛み砕いて内服し、血小板凝集を予防することで再狭窄の予防や狭窄部位の緩和を図ることができます。
まとめ
報告を挙げるために速やかな情報収集が必要となります。そのために、痛みの種類や持続時間・経験の有無等を見分けていきましょう。とにかく報告は大切となりますので、分からないうちはレジュメ等確認しながら経験を経ていくことも考慮しましょう。
時間がものを言う病気でもあるため、速やかな対応は予後を左右するとも言えますので是非対応・観察点を見につけていきましょう。
Xserverドメイン

コメント